مدتی است که مرگهای روزانه ناشی از کرونا در کشور مکررا رکورد می زند؛ مرگ های روزانه ۳۰۰ تایی و ۴۰۰ تایی فقط عدد و رقم نیستند؛ هر کدام از این اعداد یک انسانند و چه بسیار خانواده هایی را که طی حدود ۹ ماه گذشته به سوگ نشانده است...
جی پلاس، حالا که هر روز عده زیادی از هموطنان مان جانشان را به دلیل کرونای منحوس از دست می دهند، بی تردید باید ببینیم چرا از شرایط مدیریت شده بیماری و مرگ هایی که داشت به تک رقمی نزدیک می شد، فاجعه مرگ های سه رقمی سربرآورد، فاجعه ای انسانی که هر روز تکرار می شود ...
ایسنا نوشت؛ بر این اساس برای تحلیل چرایی افزایش مرگ های کرونایی با دکتر محمدرضا ظفرقندی-رییس کل سازمان نظام پزشکی کشور به گفتوگو نشستیم تا به بررسی روندی که طی ۹ ماه گذشته بیماری کووید-۱۹ در کشور طی کرده پرداخته و چرایی افزایش میزان مرگ و میرهای کرونایی را بررسی کنیم. ظفرقندی که خودش نیز چندی پیش به کرونا مبتلا شد و حالا پس از دوره ای بستری در بیمارستان، بهبود یافته است، دغدغه هایش را در زمینه شرایط این روزهای کشور بیان کرده و معتقد است که "اکنون به بحرانی جدی رسیدهایم که از نظر مرگ و میر میتوان نام فاجعه بر آن گذاشت. "
وی تشخیص دیرهنگام بیماران کرونایی، عدم ردیابی افراد در تماس با مبتلایان، تراکم بیمارستان ها، کمبود تخت و پرسنل و عدم وجود عزمی ملی در الزام آور بودن رعایت پروتکل ها را از مهمترین علل افزایش مرگ و میرهای کرونایی در کشور می داند و اعلام می کند که "۸۰ درصد بار کنترل اپیدمی در پیشگیری است، نه درمان. اگر بار کنترل نشده پیشگیری را بر سر بیمارستان و درمان ریختید و پیشگیری نکردید، دچار مشکل خواهید شد. "
ظفرقندی که خودش در جبهه و جنگ تحمیلی هم حضور داشته و در آن زمان شیمیایی شده است، این روزها دارد کتاب خاطرات زمان حضورش در جنگ را می نویسد و با نگاه به آن روزها می گوید: "در آن زمان تمام مردم پای کار بودند، اما اکنون برای مقابله با کرونا این عزم ملی چه در سطوح تصمیمگیری و چه در سطوح مردمی متاسفانه وجود ندارد. ".
شرح گفت وگوی تفصیلی با دکتر محمدرضا ظفرقندی را در ادامه بخوانید:
ظفرقندی با اشاره به وضعیت کرونا در کشور، گفت: اگر در حوزه مرگ و میر ناشی از بیماری کووید-۱۹ در کشور، یک اقدام اساسی و راهبردی انجام ندهیم، خوب نیست. تعداد مرگومیر ناشی از کرونای موجود به هیچ وجه قابل قبول نیست و مدتهاست که نسبت به آمارهای جهانی در بخش مرگ و میر ناشی از کرونا جزو پنج کشور اول هستیم. این هشداری است که اگر جدی گرفته نشود و راهکارهای اساسی که از مدتهای قبل بر روی آن تاکید داشتیم، اجرایی نشود، آینده بسیار بدتر خواهد بود.
فاجعه مرگهای کرونایی
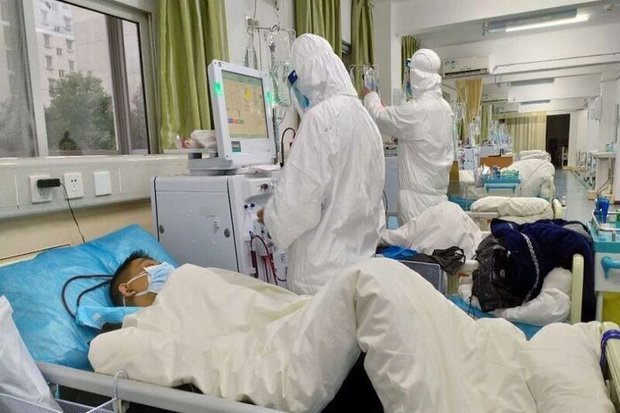
وی افزود: زمانیکه مکاتباتی را که از سوی سازمان نظام پزشکی با آقای رییس جمهور انجام دادیم، مرور میکنیم، میبینیم که در همان زمان درباره کنترل اپیدمی با روشهایی که در حال حاضر هم بر آنها تاکید میکنیم، مطرح شده است، اما اجرایی نشدهاند و طبیعتا اکنون به بحرانی جدی رسیدهایم که از نظر مرگ و میر میتوان نام فاجعه بر آن گذاشت. تعداد مرگ اعلامی و رسمی ثبت شده روزانه بالای ۳۰۰ یا ۴۰۰ مورد اعلام میشود و همه میدانند و مسئولان وزارت بهداشت هم اعلام کردهاند که این آمار، فقط آمار بیماران ثبت شده است و آمار بالاتر از اینهاست. سازمان نظام پزشکی با بررسیهای میدانی، در بیمارستانها و محلهای دفن افراد مبتلا به کرونا، عددی حداقل سه برابر آمار اعلامی را در زمینه مرگ و میر ناشی از کووید-۱۹ کسب کرده است. بنابراین این موضوع به توجهی بسیار جدی نیاز دارد.
مرگ ۱۵ درصدی کروناییهایی که در بیمارستانها بستری میشوند
ظفرقندی ادامه داد: میزان مرگ و میر بیمارستانی ما در حوزه بیماری کرونا، حدود ۱۵ درصد است و این عدد بسیار بالاست. بر این اساس ۱۵ درصد از بیماران مبتلا به کرونایی که به بیمارستان آمده و بستری میشوند، فوت میکنند. در حالی که این عدد در کشورهای دیگر به طور متوسط پنج درصد است. البته کشورهایی هم هستند که میزان مرگ ومیر در مبتلایان بستریشان بین دو تا سه درصد است. بنابراین ما اولا جزو پنج کشور اول در حوزه مرگ و میر بیماران مبتلا به کرونا هستیم، دوما مرگومیر بیمارستانیمان ۱۵ درصد است و سوما ۴۰ تا ۵۰ درصد از مرگ و میر بیمارستانیمان قبل از رسیدن به آیسییو است؛ یعنی بیمار یا در اورژانس فوت میکند و یا در بخشهای کووید.
چرایی بالا بودن مرگهای بیمارستانی کرونایی در ایران
وی با بیان اینکه در حال حاضر تقریبا تمام بیمارستانهای ما دارای بخشهای کووید-۱۹ هستند که این بخشها تقریبا ۵۰ درصد فضای بیمارستانی را به خود اختصاص داده است، گفت: دلیل اول بالا بودن مرگ و میر بیمارستانی ما این است که بیماران ما در شرایط بدحالتر و با تشخیص دیررستر به بیمارستان ارجاع و بستری میشوند. اساس اقدامات برای کرونا، این است که بیمار را زود تشخیص داده و به سرعت درمان کنیم. بنابراین تشخیص کافی، به موقع و زود، یکی از پایههای درمان است که بعد از آن درمانهای زودهنگام را مانند اکسیژنتراپی، درمانهای التهابی مانند دگزامتازون و... است. زیرا بیماری کووید-۱۹ دو فاز دارد؛ فاز اول فاز ویرال و فازم دوم التهابی است. فاز التهاب و طوفان است که معمولا بیماران را به سمت مرگ میبرد که در این فاز هم درمانهایی مانند اکسیژنتراپی خوب، درمانهای ضدالتهابی مانند کورتون و... وجود دارد.
از تشخیص دیرهنگام تا کمبود پرسنلی و تجهیزاتی
ظفرقندی با اشاره به علل بالا بودن مرگ و میر بیمارستانی ناشی از کرونا، گفت: بالا بودن مرگ و میر بیمارستانی ناشی از کرونا در کشور ما به چند دلیل است؛ تشخیص دیررس و آغاز درمان در فازهای تاخیری و پیشرفته بیماری، درمانهای متعدد که برای بیمار تجویز میشود و خود این درمانها میتواند آسیبرسان باشد. تا امروز یک درمان قطعی هم برای کرونا نداریم، اما در زمان بستری تمام داروهای ضدویروس، کورتون و ... برای بیمار تجویز میشود. به هر حال داروهای ضدویروس بر روی سیستم بدن و بر روی کلیه و کبد تاثیراتی دارند و این تاثیرات یکی از عوامل اثبات شدهای است که در زمینه مرگهای بیمارستانی کرونا مطرح میشود.
تراکم در بیمارستانها خودبهخود مرگو میر را افزایش میدهد
رییس کل سازمان نظام پزشکی ادامه داد: از طرفی مراقبتهای بیمارستانی ما به دلیل تراکم و ازدحام بیماران، کمبود تخت و کمبود پرسنل بیمارستانی دچار مشکل میشود. باید توجه کرد که میزان تخت بیمارستانی در کشور، قبل از کرونا هم کافی نبود. از طرفی بیماران دیگر مانند تروما، سرطانها، بیماریهای زمینهای و... هم همچنان نیاز به ارائه خدمت دارند. از طرفی هم کرونا ۵۰ درصد تختهای بیمارستانی ما را اشغال کرده است. بنابراین قطعا با یک تراکم حجم بیمارستانی مواجه شدهایم. اگر بیمارستانی به صورت کامل و فول بستری شد، این تراکم خودبه خود میزان مرگ و میر و آسیب را افزایش میدهد. حال بر این موضوع، کمبود پرسنلی و تجهیزاتی را هم اضافه کنید.
۳۰۰ شهید سلامت برای کرونا؛ تاکنون
پرسنل بیمارستانی مبتلا به کرونا مدتی از چرخه درمان خارج میشوند
ظفرقندی افزود: باید توجه کرد که هزاران نفر از همکاران ما در بخش پرستاری و پزشکی به کرونا مبتلا شده و صدها نفر از این افراد هم شهید شدند که طبق آمار ما حدود ۳۰۰ نفر هستند. این افراد یا به صورت دائم یا مدتی از چرخه درمان خارج میشوند. به عنوان مثال در بیمارستان سینا، شهدای تجریش، امام خمینی(ره) و... تا یکسوم پرسنل گرفتار شدند و وقتی که این افراد از چرخه درمان خارج میشوند، یک مدت بیماری دارند و یک مدت هم واقعا کشش کار ندارند. یکی از عوارض این بیماری این است که گاهی اوقات ضعف و عوارض بعد از بیماری تا مدتها باقی میماند.
همراه بیمار در بخش کوویدیها!
ادامه یک سیکل معیوب کرونایی
وی تاکید کرد: حال اگر کمبود پرسنلی جبران نشود، طبیعتا مراقبت لازم ارائه نمیشود. در حال حاضر یکی از مسائلی که برایم سخت است، این است که اگر به بخشهای کرونا سر بزنید، توصیه میکنند که همراه با بیمار بیاید. زیرا پرسنل ندارند و بالاخره بیمار مبتلا به کرونا، نیاز به خوردن غذا و رفع سایر نیازهایش دارد و از آنجایی که کادر نیست، میگویند همراه با بیمار بیاید. حال این اقدام منجر به ابتلای همراه بیمار میشود، سپس به خانه میرود و خانواده مبتلا میشوند. بنابراین سیکل جدیدی در ایجاد بیماری خواهیم داشت. از طرفی کمبود تخت هم مزید بر کمبود پرسنل میشود. در حال حاضر تختهای ICU پر هستند. طبیعتا این سیکل در حوزه درمان با یک ورودی سخت همراه میشود و طبیعتا بیماران بدحالتر میتوانند بستری شوند و به بیمارانی که حال بهتری دارند، اعلام میکنند که به خانه بروند که برخی از آنها بدحال شده و این سیکل معیوب ادامه مییابد.
۸۰ درصد بار کنترل اپیدمی در پیشگیری است نه درمان
بار پیشگیری را بر سر بیمارستانها نریزید
ظفرقندی ادامه داد: آنچه که برای اصلاح این وضعیت پیشنهاد میشود، این است که باید توجه داشته باشیم که در اپیدمیها، ۸۰ درصد بار کنترل اپیدمی در پیشگیری است، نه درمان. اگر بار کنترل نشده پیشگیری را بر سر بیمارستان و درمان ریختید و پیشگیری نکردید، دچار مشکل خواهید شد. اگر از من بپرسند که چرا اینقدر مرگ و میر داریم؟، پاسخ میدهم که زیرا پیشگیری به درستی انجام نشد و بار پیشگیریهایی که باید انجام میشد، به درمان منتقل شد. این بار وارد بیمارستان شد و کمبود پرسنل، کمبود تخت، عوارض دارویی، نداشتن آیسییو، اشکالات مراقبتی در بیماستانها و... ایجاد شد و چنین اتفاقاتی رخ داد.
سَرِ چشمه درست عمل نکردیم
ظفرقندی با بیان اینکه علت بالا رفتن مرگهای ناشی از کرونا این است که در سر چشمه درست عمل نکردیم، گفت: در سر چشمه جلو مشکلات را با یک بیل نگرفتیم و حالا نمیتوان با یک پیل هم جلو آن را گرفت. در سرچشمه مشکل این است که پیشگیری به درستی انجام نمیشود، میزان تستمان کافی نیست، پیگیری افراد مبتلا و ردیابی و پیگیری افراد مبتلا انجام نمیشود و مشکل به بیمارستان منتقل میشود.
مشکل جدی اکسیژنرسانی به مبتلایان کرونا در بیمارستانها
وی تاکید کرد: به هر حال در بیمارستانها تخت ICU محدود است. در حال حاضر یکی از جدیترین مشکلات بیمارستانهای ما این است که اکسیژن برای بیماران به حد کفایت نیست. زیرا دستگاههای اکسیژنساز در بیمارستانها برای استفاده حدودا ۲۰ درصد بیماران تامین شدهاند. قرار بر بیماری کرونا نبوده که ۸۰ درصد بیماران یک بیمارستان نیاز به اکسیژن داشته باشند. به صورت عادی ۱۰ الی ۲۰ درصد از بیماران به اکسیژن نیاز دارند و دستگاهها با این سیستم تامین شدهاند. در حال حاضر از آنجایی که بار نیاز به اکسیژن افزایش مییابد، سطح اکسیژن مرکزی که به بیمار ارائه میشود، کاهش مییابد و این موضوع منشاء آسیب میشود.
رییس کل سازمان نظام پزشکی گفت: در حال حاضر یکی از بزرگترین معضلات که در نامهای به آقای رییس جمهور هم آن را اعلام کردم، این است که باید اکسیژن بیمارستانهای ما تامین شود. یکی از درمانهایی که در بین دو - سه درمان اساسی برای کرونا مطرح است، اکسیژنتراپی زودرس است.
نیاز به انجام روزانه حداقل ۸۵ هزار تست تشخیصی کرونا در کشور
ظفرقندی با بیان اینکه در حوزه پیشگیری، میزان تستهایمان ناکافی است، گفت: وقتی تست ناکافی شد، تشخیص به موقع داده نمیشود. وقتی تست ناکافی شد، افراد ناقل و مبتلا تشخیص داده نمیشوند، در جامعه میگردند، همه را مبتلا میکنند و میزان ابتلا بالا میرود. اخیرا میزان تستی که به صورت روزانه در کشور ما انجام میشد، حدود ۲۵ هزار تست بود و قرار است این میزان به ۳۵ تا ۴۰ هزار تست برسد. ما اعلام کردهایم که میزان کافی تست برای کشور ما حداقل ۸۵ هزار تست در روز است. در حال حاضر کیتهای تشخیصی تست تشخیصی کرونا را هم تولید میکنیم و هم میزانی از آن را وارد میکنیم که مشکلاتی را هم با واردات داریم و با تحریم جنایتکارانه هم مواجهیم.
تجربه موفق همسایههای ایران در افزایش تست تشخیصی کرونا
وی افزود: به عنوان مثال در کشور همسایه ما یعنی ترکیه، روزانه ۱۳۰ هزار تست کرونا انجام میشود. نقطه ایدهآل انجام تست تشخیصی کرونا برای کشور ما روزانه ۲۰۰ هزار تست است. برای تستهای تشخیصی که انجام میشود، یک آمار تجمعی هم داریم که کل تستهای تشخیصی انجام شده به میلیون نفر جمعیت را نشان میدهد. در کشور ما این عدد ۵۰ هزار تست است؛ یعنی ۵۰ هزار تست به ازای هر یک میلیون نفر جمعیت. این عدد در کشور قطر یا بحرین یک میلیون و ۲۵۰ هزار تست به ازای هر یک میلیون نفر است. بر این اساس برخی افراد چند بار تست انجام دادهاند. سررشته کار و سرچمه اینجاست.
چه کنیم تا مرگهای کرونایی کاهش یابد؟
ظفرقندی ادامه داد: اگر تست کافی انجام دهیم، میتوان بیماری را کنترل کرد. این موارد را بارها اعلام کردهایم و چند ماه قبل هم در بیانیهای این مطالب را مطرح کرده و اعلام کردیم که علاوه بر فاصلهگذاری اجتماعی، پیدا کردن فعال بیماران و مشخص کردن افرادی که طی روزهای قبل از تشخیص با بیماران در تماس بودهاند، باید انجام شود. در دنیای علمی امروز توصیه بر این است که هر کس تستش مثبت شد، باید تا ۱۰ نفر افرادی را که با او در تماس بودند، پیگیری کرد. این راه قطع زنجیره و پیشگیری از بیماری است. اگر کار را رها کنیم تا همه بیمار شوند و به بیمارستانها بروند، نتیجه چیزی است که میبینیم، اما اگر میزان تست تشخیصی را به میزان حداقلی که اعلام کردم، افزایش دهیم و سپس افراد مبتلا را شناسایی و تا ۱۰ نفر پیگیری کنیم، خوب است. ما سیستم انجام این اقدامات را داریم، اما تاخیر زیادی اتفاق افتاده است.
۲ الزام کرونایی طی ۹ ماه
وی با تاکید بر اینکه پروتکلها باید الزامآور باشند، اظهار کرد: ما در این مدت دو الزام جدی داشتیم؛ یکی سیزده به در و یکی هم اربعین و دیگر الزامات جدی نداشتیم. علاوه بر اقداماتی که اعلام کردم، پروتکلها هم باید الزام آور باشند. ما الزام جدی را هیچگاه اجرا نکردیم. در مسافرتها، تجمعات و ... الزام جدی نداشتیم. نمیدانم چه کسی باید پاسخگو باشد؟. تجمعاتی که در مشهد برگزار شد و صحنههایی که در آن استادیوم دیدیم، بسیار بد بود. هر تجمعی در این شرایط یک نوع قتل است. زیرا زنجیرهای را آغاز میکنیم که به مرگومیر بالا منجر میشود. متاسفانه یکی از علل اصلی بالا بودن میزان ابتلا و مرگ و میر، این است که علیرغم درخواستهای مکرر سازمان نظام پزشکی و جامعه پزشکی، رفتارهای الزامآور یا کنترلهای محدودکننده واقعی که در همه کشورها وجود دارد، انجام نشده است.
رییس کل سازمان نظام پزشکی با بیان اینکه کشورهای زیادی در کنترل بیماری موفق شدند، گفت: یکی از دلایلشان تست بالا، فالوآپ و ردیابی افراد در تماس با بیمار بوده است و علت دوم هم جریمههای سنگین و پروتکلهای الزامآور بوده است. با سفیر ایران در کره جنوبی صحبت میکردم که میگفت اولا جریمههای سنگین دارند و دوما این جریمهها را برای ارائهدهندگان خدمات قائل میشوند و به صورت جدی و الزامآور پروتکلها را اجرا میکنند. حال در همین کره جنوبی میزان مرگ و میر به هفتهای یک نفر کاهش یافته و این مسیری است که طی کردهاند. کشورهای زیادی این مسیر را طی کردند و باید از تجربه موفق کشورهای دیگر استفاده کنیم. این میزان مرگ و میر نتیجه رفتارهایی است که درمراسمها، تجمعات و مسافرتهای اخیر دیدیم.
برای کنترل الزامآور همه قوا وارد شوند
ظفرقندی با بیان اینکه باید کنترل الزامآور وجود داشته باشد، گفت: از روز اول هم اعلام کردیم که این کنترلهای الزام آور کار وزارت بهداشت نیست و توان وزارت بهداشت به این اقدام نمیرسد، بلکه نیروی نظامی، انتظامی و کنترلی نیاز دارد و لازمه این اقدامات این بود که تمام قوا و تمام توان نظام وارد شود، اما این اتفاق نیفتاد. باید عزمی ملی وجود داشته باشد.
رییسکل سازمان نظام پزشکی تاکید کرد: اگر همه با عزمی ملی وارد کار شوند، میتوانیم اولا بار بیماری را با پیشگیری درست کاهش داده و میزان مرگ و میرمان را کم کنیم. البته عوامل دیگری هم وجود دارد که شرایطمان را بدتر کرده است. یکی از این موارد بحث تحریمهاست که علیرغم اینکه آمریکا به ظاهر میگوید دارو تحریم نیست، اما ۱۰۰ درصد داریم رنجی را که به مردم تحمیل میشود، لمس میکنیم. یک بخش از این موضوع مربوط به این است که با جلوگیری از تراکنشهای ارزی و مالی و رفت و آمد و نقل و انتقال تجهیزات، بیمارستانهای ما و داروخانههای ما در بعد دارو و تجهیزات با مشکلاتی مواجهند. اخیرا در سازمان نظام پزشکی دنبال این بودیم که برای جلوگیری از اثر تزایدی آنفلوآنزا بر روی کرونا، واکسن آنفلوآنزا تهیه شود، اما میدیدیم با اینکه در کشوری مانند کره جنوبی چند میلیارد مطالبه ارزی داریم و به آنها درخواست دادیم که بجای این ارزها مقداری واکسن به ما بدهید، اما ندادند. البته با دور زدن تحریمها تعدادی گرفتیم، اما با پول و ارزی که مطالبه ماست هم واکسن تامین نشد.
نظام پزشکی در ستاد ملی کرونا نماینده ندارد
ظفرقندی در پاسخ به اینکه سازمان نظام پزشکی در کجای دایره مدیریت کرونای کشور قرار دارد، گفت: اولا از نظر ما تدوین سند راهبردی و ملی در حوزه کرونا یک ضرورت است و باید یک سند راهبردی و ملی با مشارکت همه قوای کشور و نیروهای نظامی و انتظامی نوشته شود تا مشخص باشد که در هر شرایطی چه اقدامی باید انجام داد. در عین حل این سند باید با توجه به اولویت سلامت مردم و مصالح ملی باشد که این اصل نظر سازمان نظام پزشکی است. در عین حال معتقدیم که به نمایندگان جامعه پزشکی و پرستاری و کادر درمان صاحبان فرآیند میگویند که در صف مقدم جبهه هستند و باید در تصمیم سازیها و تصمیمگیریها حضور فعال داشته باشند. مرکز این تصمیمسازی ستاد ملی مقابله با کروناست. از سازمان نظام پزشکی که نمایندگان منتخب جامعه پزشکی هستند، هنوز هیچ نمایندهای در ستاد ملی کرونا وجود ندارد. در ستاد و کمیتهای که در وزارت بهداشت است، در دو ماه اخیر از من دعوت شده، اما در فرآیند کلی تصمیمگیری که به تصمیمات اقتصادی، تصمیمات کلان حاکمیتی و... بازمیگردد، از سازمان نظام پزشکی کسی حضور ندارد.
از جنگ تحمیلی تا کرونا؛ عزم ملی میخواهیم
وی با بیان اینکه اقدامات پیشگیرانه برای کرونا بدون عزم ملی به نتیجه نمیرسد، اظهار کرد: در زمان جنگ همه مردم پای کار بودند. من دارم کتاب خاطرات آن زمانم را می نویسم. در آن زمان صبح که بلند میشدیم میدیدیم یک تکه نان یا یک شیشه مربا را از فلان روستا و شهر برایمان فرستادند و با عزم همه توانستیم کاری کنیم که مرزها و خاک مملکت از بین نرود، اما در حال حاضر این عزم ملی چه در سطوح تصمیمگیری و چه در سطوح مردمی متاسفانه وجود ندارد.
در کرونا به سمت "ایمنی گلهای" میرویم؟
ظفرقندی در بخش دیگری از صحبتهایش درباره ایجاد ایمنی گلهای در حوزه کرونا، گفت: بحث ایمنی گلهای موضوعی بود که در ابتدای بیماری کووید-۱۹ مطرح شد و قاعده آن هم این است که اگر ۶۵ درصد جمعیت یک کشور، مبتلا شدند، دیگر آن بیماری کنترل شده و انتقال کاهش مییابد، اما با توجه به اینکه اولا هنوز واکسنی برای کرونا ایجاد نشده و دوما عود بیماری مشاهده شد. این درحالیست که پیش از این تصور میشد اگر یک نفر به یک بیماری ویروسی مبتلا شد، شاید دیگر مبتلا نشود، اما در حال حاضر در کرونا و در صدها نمونه میبینیم که فرد شش ماه قبل به کرونا مبتلا شده و حالا مجددا تست تشخیصیاش مثبت شده است. بنابراین ایمنی گلهای دیگر معنایی ندارد و هیچ مبنای علمی برای این موضوع وجود ندارد. بنابراین ماهیت ویروس به گونهای است که اصلا ایمنی گلهای روی آن اثر ندارد.
تعطیلی دو هفتهای تهران؛ آری یا خیر؟
وی درباره اقدام فوری در برابر کرونا در شرایط فعلی و ارائه برخی پیشنهادات مبنی بر تعطیلی تهران، گفت: تعطیلی مطلق در زمان طولانی نمیتواند ادامه یابد. ما با تعطیلی هوشمند موافقیم. معنی تعطیلی هوشمند این است که سه اصل را در نظر بگیریم و در این صورت یک تعطیلی دو هفتهای کمک میکند. این سه اصل این است که اولا جایی که میخواهید تعطیل کنید، چقدر در آلودگی تاثیرگذار است، دوما، آیا اساسا امکان تعطیلی این محل وجود دارد یا خیر و سوما، ادامه روند تعطیلی به لحاظ ضربه اقتصادی قابل تحمل است یا خیر. اگر این سه اصل رعایت شود، تعطیلی دو هفتهای قابل قبول است؛ یعنی تعطیلی مراکزی که آلودهکننده هستند، امکان تعطیلی آنها وجود دارد و سوم به لحاظ اقتصادی شرایط شهر یا کشور را مختل نمیکنند. این سه شرط قابل ارزیابی است و میتوان در این باره تصمیمگیری کرد.
ظفرقندی درباره فرماندهی وزیر کشور بر قرارگاه عملیاتی کرونا، تاکید کرد: اگر با روشهای علمی، محاسبات علمی و تجربیات کشورهای موفق در حوزه کرونا عمل نکنیم، با مرگ و میر بیشتر در آینده مجبور میشویم که عمل کنیم. اگر وزیر کشور هم اختیارات نظام را داشته باشد، میتواند موفق شود. زیرا قوای نظامی و انتظامی در دست وزیر کشور نیست. بسیاری از کشورهای اروپایی و پیشرفته برای کنترل مسائل پیشگیرانه و الزامآور دارند از قوای نظامی و انتظامی کمک میگیرند. اگر این موارد رعایت شود، بیماری کنترل میشود، اما در غیر این صورت مرگ و میرها ادامه یافته و مجبور میشویم با تلفات بیشتر به این اقدامات عمل کنیم.
رییس کل سازمان نظام پزشکی تاکید کرد: بالاخره کادر درمان دارد تلاش خود را انجام می دهد، اما اگر این روند اصلاح نشود، از کادر درمان حمایت و محافظت نشود و تشویق و تسهیلاتی که لازمه زندگی اش است، به او ندهند، دیگر نیرویی نمی ماند. یک سوم کادر درمان در بسیاری از بیمارستان ها مبتلا شدند و این شرایط خوبی نیست.